癡呆是一種破壞性疾病:它使患者逐漸喪失獨立活動的能力,也給患者和家屬造成明顯的情感問題,家屬陪患者長時間遭受不斷加劇的功能障礙的痛苦。治療方法可以減緩疾病的進展、改善生活質量,但癡呆仍是晚年最常見的退行性疾病之一。
1.癡呆類型
癡呆這個術語描述了不同類型的綜合征,特徵為持續與多樣的認知困難,造成明顯的社交和職業功能損害。癡呆和譫妄不同。癡呆的認知困難並不伴隨意識或警覺性的變化。癡呆的核心特徵是記憶損害,以及至少一個附加範疇的認知困難對於診斷是必要的(例如,理解困難或使用文字困難、無法執行運動活動、不能認知物品或命名物體或者執行能力缺陷)(見「DSM-IV-TR:癡呆」)。
DSM-IV-TR 癡呆
多種認知缺陷的發展包括記憶損害(學習新信息的能力或再認先前學過的信息的能力受損)和:
·失語症(語言障礙)
·運用不能症(儘管運動功能完整,但運動活動能力受損)
·失認症(儘管感覺功能完整,但不能認識或識別物體)
·執行功能(如,計劃、組織、排序、抽像能力)受損
每一個認知缺陷都會給個體的社會功能和職業功能帶來重大損害,反映著先前功能水平的嚴重下降,並非只發生於譫妄期間。
資料來源:Adapted with permission from the Diagnostic and Statistical Manual of Mental Disorders,Text Revision,Fourth Edition,(Copyright 2000).American Psychiatric Association.
只有在經過廣泛深入的訪談和從患者、親屬或朋友那裡瞭解了患者病史、認知測試與觀察、徹底的醫學評估以及通常在神經成像測試(如CT或MRI)之後,才可以對癡呆做出診斷——雖然神經成像的成本效益受到了質疑(Raskind et al.,2004)。診斷癡呆時的認知困難要和先前的功能水平進行比較。瞭解潛在的病因是很重要的,雖然不常發生(9%)(Clarfield,2003),但可治癒的病因包括維生素缺乏(特別是B-12)、甲狀腺功能異常、藥物中毒、正常壓力腦積水(腦室內腦脊液異常增加)。然而,在大多數情況下,癡呆的認知障礙和功能損害是進行性加重的模式。
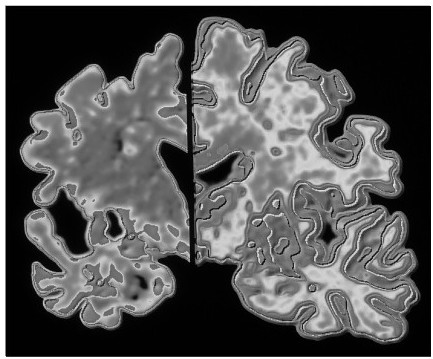 左側是阿爾茨海默氏病患者的腦切片,右側是沒這種病的人的腦切片。左側有腦萎縮,這是神經細胞的死亡造成的。
左側是阿爾茨海默氏病患者的腦切片,右側是沒這種病的人的腦切片。左側有腦萎縮,這是神經細胞的死亡造成的。
癡呆有四個主要類型(DSM,1994)。阿爾茨海默氏型癡呆(通常被稱為阿爾茨海默氏病)為逐漸發病和持續的認知功能衰退。血管性癡呆,是指腦血管疾病如中風可能是其認知受損的原因。藥源性癡呆的認知受損與物質使用(藥物濫用或藥物治療)有關。由其他一般醫學狀況造成的癡呆(dementia due to other general medical conditions),其症狀與HIV、頭部創傷、帕金森氏症及亨廷頓氏舞蹈症或其他身體疾病有關。最後,某些人可能因多種病因而被診斷為癡呆。
阿爾茨海默氏病(Alzheimer』s disease)是目前最常見的癡呆亞型,佔到癡呆患者的75%(Chapman et al.,2006)。它的認知功能衰退是一個緩慢而進行性的病程。早期的症狀可能是細微的,和正常的衰老症狀並沒有太大區別(Backman et al.,2005)。最初的明顯症狀包括忘記最近的事情或名字、重複陳述問題、在熟悉的地方開車迷路和/或計算出現問題(Chapman et al.,2006;Raskind et al.,2004)。被診斷為阿爾茨海默氏病在早期並不意味著認知能力障礙,許多阿爾茨海默氏病患者在診斷後數年依舊能夠保持一個良好的生活質量(參考「治療」部分;Morris,2005)。在接下來的5~15年,阿爾茨海默氏病會造成更嚴重的問題,如語言使用能力、做出決定及自理能力受損(見「真實病例:羅納德·裡根:減少了阿爾茨海默氏病的污名」)。也會出現行為問題,包括睡眠中斷、漫遊、易怒和攻擊。疾病加重時認知能力及功能的進行性惡化的速度會增加(Morris,2005)。
維吉尼亞的問題在剛開始時是很微小不易察覺的。事實上,僅她丈夫和最好的朋友似乎注意到了這一點。她會用開玩笑說自己年齡大了或利用自我強加的記憶策略(如,寫便條提醒自己)的方式將其記憶和語言困難隱藏起來。然而隨著時間的推移,這些策略不起作用了,人們開始注意到她的問題是多麼嚴重。維吉尼亞的丈夫注意到她幾乎每週都喪失一些功能。
如維吉尼亞這樣長時間的逐步惡化是這種疾病的典型表現,這對患者的家人和親密朋友來說是災難性的。一位患者陪護寫道:「阿爾茨海默氏病可被稱作漫長道別。從你發現你愛的人逐漸喪失記憶和言語功能以及性格改變時,你就開始悲傷了,因為他們是無法治癒的。你愛的人在你的眼前慢慢改變。你許多次地說再見,一直到最後對死亡的道別。」——Norma Wylie,1996,《分享臨終之旅:與死同行》(Sharing the Final Journey:Walking with the Dying)。
真實病例 羅納德·裡根:減少了阿爾茨海默氏病的污名
「同胞們,我最近被告知自己成為上百萬被阿爾茨海默氏病折磨的患者之一……南希和我不得不決定是否……應該將此消息公之於眾……敞開心扉,我們希望這有助於人們提高對該病的認識……此刻,我感覺很好……不幸的是,阿爾茨海默氏病是進行性的,會給家庭帶來沉重負擔。我僅希望自己能分擔一些南希的痛苦經歷……我於此刻開始進入自己的垂暮之旅。」羅納德·裡根在1994年11月5日在給美國公眾的信中如是說。
阿爾茨海默氏病是不挑患者的。羅納德·裡根(1911—2004),第40屆美國總統(1981—1989),可能是最著名的該病患者。1994年他被診斷出得了此病,死於2004年。然而,在他被診斷出得病之前,他很可能意識到自己有些不對勁。在一次常規體檢中,他可能只是一定程度上對他的醫生開玩笑說了此事:

「今天,我想告訴你三件事:第一件,我好像存在一些記憶問題。我想不起來另外兩件事是什麼了。」
他的朋友在20世紀90年代早期就注意到他有該病的徵兆,但即便是在1994年診斷出結果後,裡根仍繼續鍛煉、打高爾夫球和去他的辦公室。由於病情惡化,他逐漸退出公眾視野,他無法記得他當過總統。儘管他們有很多優勢和有最好的治療,他家庭的壓力還是很大的。不過,裡根總統和他的家人做了大量工作,通過公開他的情況,不停地努力教育公眾、鼓勵籌款和研究以提高公眾意識,減少阿爾茨海默氏病的污名。
資料來源:https://www.cnn.com/SPE-CIALS/2004/reagan/stories/speech.archive/alzheimer.announcement
https://www.pbs.org/theforgetting/experience/index.html
https://www.washingtonpost.com/wp-dyn/articles/A39072-2004 Jun13.html.
現在,我們知道阿爾茨海默氏病患者存在海馬、大腦皮層和其他腦區域的神經原纖維纏結(neurofibrillary tangles,NFT;神經元內蛋白質纖維纏結)和腦老年斑(cerebral senile plaques,SP;神經元細胞間β-澱粉樣蛋白沉積)(Chapman et al.,2006;Morris,2006)。正常衰老都會伴隨NFT和SP的增加,但阿爾茨海默氏病患者數量更多。解剖學證據顯示當前對該病診斷的準確率為90%(Morris,2005)。
當患者的病史、實驗室測試和/或腦影像學研究表明患者的認知損害是由於腦血管疾病[1]如中風、短暫性腦缺血發作(TIA或小中風)、冠狀動脈疾病或未治療的高血壓造成的,這個患者就可以被診斷為血管性癡呆(vascular dementia)。在這種情況下,血管堵塞造成大腦中的組織死亡或梗死。如果損害的是單個的、主要的或是一些較小的血管就可診斷為多發梗死性癡呆(multi-infarct dementia)(Morris,2005)。血管性癡呆有不同於阿爾茨海默氏病的臨床特徵,包括更急發病、多病灶認知缺陷和更多階段進行性認知困難(Chapman et al.,2006)。血管性癡呆很少單獨發生。在許多情況下,阿爾茨海默氏病的症狀也存在(Morris,2005)。血管組織的死亡可能會降低阿爾茨海默氏病的標準,即使如此,血管性癡呆的一些原因是可逆的(如,未經治療的高血壓)。
物質使用特別是酒精濫用可導致和阿爾茨海默氏病很難區分的癡呆。然而,在藥源性癡呆(substance-induced dementia)中,戒酒可能會停止甚至逆轉認知功能衰退和皮質損害(Atkinson,2004)。藥物使用也可能會增加罹患其他形式癡呆的脆弱性,增加其他致病因素的風險,如頭部創傷、感染性疾病和維生素缺乏症。
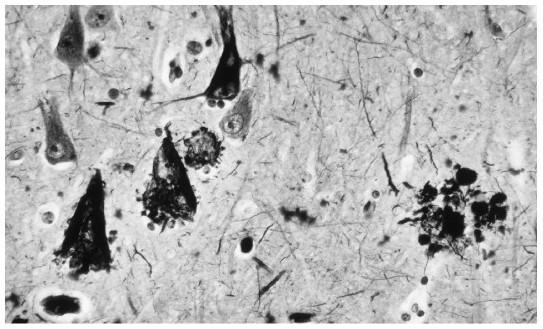 一個對阿爾茨海默氏病患者腦組織的顯微檢查揭示了與該病有關的神經原纖維纏結(左側深色三角形狀)和腦老年斑(澱粉狀、右側深色圓形狀)。
一個對阿爾茨海默氏病患者腦組織的顯微檢查揭示了與該病有關的神經原纖維纏結(左側深色三角形狀)和腦老年斑(澱粉狀、右側深色圓形狀)。
一些醫療狀況也與癡呆症有關。這種綜合征被稱為由其他一般醫學狀況造成的癡呆。皮層下癡呆(subcortical dementia)(損害主要發生在大腦皮質的內層)經常發生在HIV晚期、帕金森氏症和亨廷頓氏舞蹈症中。還有醫療狀況造成的其他癡呆,但這些形式是非常罕見的。
2.患病率和影響
進行性癡呆在65歲以上成年人中的發病率是5%~10%(Chapman et al.,2006;Gurland,2004)。雖然數字有所不同,但是所有研究數據表明,癡呆的患病率隨著年齡的增長急劇增加(見圖13-4)。如前所述,阿爾茨海默氏病是最常見的類型,被診斷的病例高達75%。除去這些高發病率的數字,許多癡呆患者一直未被診斷和治療(Morris,2005)。
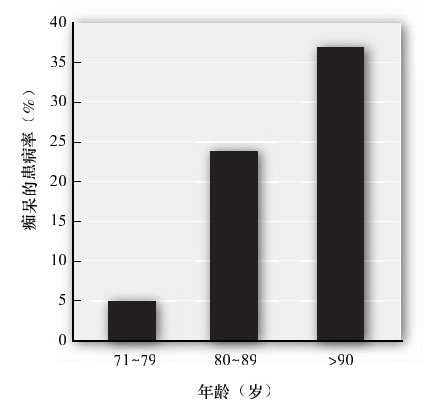 圖 13-4 癡呆的患病率隨年齡增加
儘管每項研究報告了不同的患病率的估計,但所有研究都顯示癡呆的患病率隨年齡在增加。
圖 13-4 癡呆的患病率隨年齡增加
儘管每項研究報告了不同的患病率的估計,但所有研究都顯示癡呆的患病率隨年齡在增加。
癡呆對患者和其家庭、衛生保健系統的影響是巨大的。
吉恩最終不得不搬來和女兒薩拉一家住在一起,因為他已經不能夠再獨立生活了。儘管薩拉知道這是自己做的一件正確的事情,但對家裡的每個人來說,有相同的想法卻很難。一些人不得不終日和吉恩在一起,讓每個人都去照看吉恩這件事做起來很難。吉恩曾是個有很多興趣愛好並且充滿活力的人,病情逐漸惡化後,他甚至連自己的名字都不記得了。
由於認知能力和功能的退化,患者會出現負性情緒及不良的社會和行為後果(Gurland,1980;Kunik et al.,2003)。在早期階段,社會和情感的退縮是常見的。還記得歐內斯特如何開始由於恐懼人們會發現他的記憶問題而退出在教會的活動嗎?高達30%的阿爾茨海默氏病患者也有嚴重抑鬱(Gurland,1980),多達70%的患者有焦慮障礙(Seignourel et al.,2008;Teri et al.,1999)。當這些經歷明顯痛苦的患者知道他們有這種惡化、衰弱的狀態時,以上數字就不奇怪了。伴隨阿爾茨海默氏病的焦慮和抑鬱也導致了更多的行為問題,更加限制了患者的日常生活(Teri et al.,1999)。這種症狀組合也增加了社交受限、降低了患者的獨立性(Porter et al.,2003;Schultz et al.,2004)、增加了療養院設置的風險(Gibbons et al.,2002)。
癡呆患者有更多共存的醫療狀況,會減少其壽命。年齡在65歲及以上的患者中,作為死亡率的預測指標癡呆可能超過心臟疾病、中風、糖尿病和癌症(Tschanz et al.,2004;Alzheimer』s Association,2009)。癡呆也影響醫療狀況的治療。認知功能受損的患者往往不知道症狀和治療所需要的變化,他們在做出參與衛生保健決策、自我護理或其他衛生保健計劃的能力有限(Boise et al.,2004;Brauner et al.,2000)。
由於吉恩的記憶和表達能力下降,薩拉不得不陪著他約見醫生並協調他的所有醫療保健安排。
癡呆也影響患者的家庭照料者。妻子、女兒、兒媳有重大照料責任,包括營養和鍛煉、幫助記憶、日常生活、管理情緒和行為問題的行為計劃(Chapman et al.,2006)。照料者有得抑鬱、應激、健康狀況惡化的高風險,個人影響和人際關係緊張(如家庭關係緊張)(Schulz et al.,1990)。
對薩拉來說,照顧吉恩變成了全職工作。讓她沒有足夠多的時間照看自己的孩子,這讓薩拉感到內疚和悲傷。當她被重複同樣的提問並要求回答時,保持耐心變得越來越難。
癡呆患者被安置在養老院最常見的原因就是家庭照料者的壓力(Wright et al.,1993)。相比於類似慢性的非癡呆患者,癡呆者在衛生服務和健康照顧方面的花費更多(Bynum et al.,2004;Hill et al.,2002)。事實上,癡呆症增加了整個衛生護理的成本,超過了每年20000美元或者是未患癡呆症的人就醫成本的三倍(Alzheimer』s Association,2009)。
3.性別、種族和民族
阿爾茨海默氏病女性較男性多見(Reisberg et al.,2003)。有時發現但並不總是發現在非裔和拉丁裔團體中患病率高(Gurland,2004;Sakauye,2004;Sink et al.,2004)。這些結果的不同可能是因為測試、診斷程序或樣本不足造成的,也有可能是忽視了某些因素,如教育、語言或讀寫能力、心理或生理共病、測量認知功能時的文化偏見。發病率(確診的新發病例數)各種族相同,但不同的存活率可能影響患病率(特定時間的病例總數)(Jarvik&Mintzer,2000)。此外,遺傳因素可能由於不同種族而不同,相對於非裔美國人或拉丁裔群體,存在一個特定基因的等位基因(APOE)與白人和日本患者聯繫更緊密(Farrer et al.,1997)。在韓國人、日本人和中國人中,阿爾茨海默氏病和血管性癡呆的患病率在過去25年中有所增加,最有可能的因素是與西化相關的環境或飲食的變化(Sakauye,2004)。
4.癡呆的病原學
在不可逆轉的進行性癡呆的發展中,遺傳因素佔據非常重要的地位。早發性阿爾茨海默氏病(55歲以前發病)占所有阿爾茨海默氏病病例的1%,和至少三種不同的基因突變之一有關(Morris,2005a)。在大多數情況下,55歲以後疾病徵兆和症狀增加。年齡增長本身就是癡呆的一個最強的預測指標,70歲後,患病風險每年增加0.5%~1%(Tsuang&Bird,2004)。遲發的阿爾茨海默氏病(65歲及以上發病)明顯與特定的APOE基因突變(e4)有關(Morris,2005;Tsuang&Bird,2004)。擁有被稱作輕度認知損害狀況的人也有APOE基因突變的風險,其患癡呆的風險會增加[見「證據檢驗:輕度認知損害(MCI)是癡呆先兆還是一種獨立綜合征」]。然而,這種突變並非患病的充要條件,只有50%患阿爾茨海默氏病的人有這種基因變異。此外,有這種基因變異的許多人不具有任何認知損害。因此,基因形式和阿爾茨海默氏病之間沒有一對一的關係。與所有複雜的情況一樣,癡呆更可能和多個遺傳和環境因素有關。
素質-應激模型也和瞭解癡呆的發病有關。遺傳因素在85歲以後已不那麼重要(Silverman et al.,2003)。其他癡呆類型較少和遺傳因素有清晰聯繫。總而言之,診斷為癡呆最確定的風險因素是年齡、家族病史和APOE基因e4變異的存在(見表13-1)。

證據檢驗 輕度認知損害是癡呆先兆還是一種獨立綜合征
·事實 輕度認知損害(Mild Cognitive Impairment,MCI)的定義特徵(Chapman et al.,Pe-tersen et al.,2001):
1.主觀認知抱怨(通常是記憶,但並不總是),最好由對患者有足夠瞭解的人提供的關於患者的有意義信息來驗證。
2.由神經心理學測驗測出的認知困難的客觀證據。
3.執行日常生活活動的足夠能力。
4.不符合癡呆的診斷標準。
遺忘型MCI(amnestic,MCI)是MCI的亞型,認知抱怨集中於記憶困難(Petersen et al.,2001)。最近對MCI概念產生的極大興趣在於:它是不是阿爾茨海默氏病或其他形式癡呆的前兆,或它是不是正常衰老的一個變形。雖然對一個瞭解很少的狀況提出診斷的概念會產生倫理問題,但確定MCI的性質和預測價值對建立癡呆的早期治療很重要(Petersen et al.,2001)。年齡小於75歲的人,MCI發生的概率是19%,年齡超過85歲的人發生的概率是29%(Lopez et al.,2003)。
·作為癡呆前兆的支持數據
1.每年有10%~15%的有MCI的人被診斷為阿爾茨海默氏病,而沒有認知困難的人的這個數字是1%~2%(Petersen et al.,1995;Tierney et al.,1996)。
2.有MCI和APOE4等位基因的人有增加的患癡呆風險(Petersen et al.,1995)。
3.神經影像學和神經病理學研究表明,有MCI的人和阿爾茨海默氏病的人有共同特徵,包括海馬萎縮和神經原纖維纏結(Petersen et al.,2001)。
·反駁MCI是癡呆前兆的數據
1.有些有MCI的人永遠不會經歷認知功能的顯著惡化(Petersen et al.,2001)。
2.轉換率(有MCI的人被診斷為癡呆的比率)因研究不同有很大變化,這可能是由於對MCI的診斷困難造成的。評估認知困難干擾日常功能的程度往往很困難。
3.MCI可能由許多不同原因造成,包括抑鬱、物質濫用、藥物副作用等(Morris,2005)。
·結論 正如癡呆本身一樣,MCI可能也有很多形式。全面評估所有可能導致認知衰退的醫學和心理原因是很必要的。遺忘型MCI可能是導致阿爾茨海默氏病發生的重大風險因素(Morris,2005;Petersen et al.,2001;Tabert et al.,2006),有可能得MCI的患者的任何症狀惡化都應該得到常規的監測。目前沒有證據表明對癡呆有用的治療對MCI也同樣奏效,但是一系列相應研究正在進行(Petersen et al.,2001)。
某些保護性因素可以降低認知惡化的風險。高等教育可以降低患阿爾茨海默氏病、血管性癡呆、酒精相關癡呆的風險(Gurland,2004)。受過高等教育的人可通過建立認知儲存如增強應對能力來降低認知惡化的影響(Stern et al.,1994),高等教育也可能增加神經元連接以對抗由於NFTS和SP發展產生的顯著變化(Bourgeois et al.,2003)。此外,受過高等教育的老年人可能更多地使用他們的額葉,這意味著可用的神經生物學儲備有利於應對認知功能減退(Springer et al.,2005)。其他潛在的保護性生物學和環境變量包括飲食因素(例如,增加ω-3多不飽和脂肪酸的攝入量、減少脂肪和膽固醇的攝入量、維生素C和E)、適量飲酒、使用非甾體抗炎藥(NSAIDs)並增加心理活動的參與(例如,玩遊戲、拼圖和演奏樂器)(Chapman et al.,2006;Morris,2005)。
5.癡呆及相關困難的治療
如前所述,在大多數情況下癡呆無法恢復或治癒。治療的目標只是延緩疾病發展、延長獨立功能、提高生活質量、管理相關情緒和行為症狀和給照料者提供支持和援助(AAGP Position State-ment,2006)。治療方法包括藥物的和非藥物的。對輕度至中度阿爾茨海默氏病的患者,膽鹼酯酶抑制劑(CEIs;例如,安理申)可減緩認知能力惡化和改善整體功能(相對於安慰劑)(Chapman et al.,2006;Morris,2005)。阿爾茨海默氏病和釋放神經遞質乙酰膽鹼的神經元破壞有關。因為這些釋放乙酰膽鹼的神經元不能再生,CEIs阻斷分解這種神經遞質的酶。這個過程增加了乙酰膽鹼在大腦中的保留水平。CEIs不會逆轉對神經元的損害,它們只是允許留下的神經遞質能更有效地運作。在大量神經生物學受損之前,這些藥物的改善作用在阿爾茨海默氏病的早期階段是很大的。雖然藥物對患者照料成本減少多少仍不清楚(Morris,2005),但使用CEIs可能推遲去養老院的計劃(Geldmacher et al.,2003)。
 參與諸如聽大學課程、演奏一種樂器或縱橫拼字迷遊戲等活動可能會保護老年人免於罹患阿爾茨海默氏病。
參與諸如聽大學課程、演奏一種樂器或縱橫拼字迷遊戲等活動可能會保護老年人免於罹患阿爾茨海默氏病。
隨著阿爾茨海默氏病嚴重性的增加,可以加上另一種藥物(美金剛胺或鹽酸美金剛)阻斷在學習和記憶中發揮作用的神經遞質谷氨酸的生產過剩(Reisberg et al.,2003;Tariot et al.,2004)。服用高劑量的維生素E,也可以減緩中度至重度癡呆的症狀發展,但服用非常高劑量的維生素E可能會增加死亡率(Miller et al.,2005)。藥物還可以控制癡呆的非認知症狀,包括情緒困擾、攻擊、情緒激動、精神病性症狀和睡眠困擾。抗抑鬱藥對於治療抑鬱和其他情緒症狀是有用的(Weintraub&Katz,2005)。抗精神病藥物可以減少妄想、幻覺、情緒激動和攻擊。因為這些藥物有非常嚴重的副作用(癲癇發作風險增加、遲發性運動障礙、心血管副作用、死亡率上升),故應謹慎使用(Katz et al.,2002;Schneider et al.,2005;Weintraub&Katz,2005)。
非藥物干預不會直接影響疾病的進展,但可以減少其影響。這些干預策略包括改變環境以確保患者的安全(如拄枴杖以防止跌倒、駕駛限制或停止)、組織日常作息並促進適當的營養、鍛煉和社交活動。護理人員在幫助患者做出這些變化時發揮了重要作用。認知功能也受到認知訓練策略的影響,這些訓練以增進甚至是嚴重的癡呆患者的理解、學習和記憶為目的(Bayles&Kim,2003;Bourgeois et al.,2003;Brush&Camp,1998;Sitzer et al.,2006)。行為干預可減少情緒激動(Teri et al.,2000)、焦慮(Kraus et al.,2008)、抑鬱(Teri et al.,1997,2003)和行為問題(Burgio et al.,2001,2002)。照料者可能還需要接受認知-行為干預以管理自己的壓力、提高應對技能和減少抑鬱(Akkerman&Ostwald,2004;Gallagher-Thompson et al.,2003;Teri et al.,1997)。
小節回顧:
·嚴重的疾病或藥物的毒性作用可引起譫妄。
·治療譫妄的第一步是早期發現。接下來包括藥物治療、環境改變和支持。
·癡呆的特點是多種認知功能損害,是一種嚴重的使人衰弱的疾病,並給患者的家庭帶來極大的壓力。
·癡呆的最常見類型是阿爾茨海默氏病,它的特點是起病隱秘和進行性病程。
·阿爾茨海默氏病和APOE基因(E4)的變異有關,但只有50%的患者有這種基因變異。
·用於治療阿爾茨海默氏病的藥物不會逆轉對神經元的損害,但它可能延緩病情的惡化。非藥物治療也可以減少癡呆的影響。
應用題 癡呆的類型如何影響症狀的性質和治療?
完整故事 夏洛特——老年焦慮障礙患者的心理病理學和治療
患者:夏洛特是位78歲的寡婦,是個總在擔心並且完美主義的人。她的父母很愛她,但當她的學習成績或其他行為不太好的時候對她很嚴厲。夏洛特早年很成功。在結婚和生小孩之前她拿到大學學位並做了8年銀行櫃員。在生下第一個孩子之後她就不工作了,但在撫養3個孩子期間她還忙於自己的志願者工作。儘管在外面很成功,她一生都在擔憂事情做得不夠好。她擔心孩子在學校做得不夠好、自己做媽媽做得不夠好、她的家不夠整潔有序以及自己和丈夫可能不夠錢養老。
問題:儘管這些擔憂持續了很多年,夏洛特在他的妻子、母親和志願者角色上都功能良好。然而,5年前丈夫去世了,她才意識到自己以前是多麼依賴他。沒有丈夫在身邊提醒自己做得很好以及孩子們很聽話,她很難緩解自己的擔憂。她開始每天用很多時間擔心各種事:人們是否喜歡她、孫兒們在學校做得好不好、自己在幫助教會工作上做得夠不夠以及如果得了大病她怎麼養活自己。
夏洛特還開始有明顯的睡眠困難。她入睡很容易但常在半夜醒來,有時是因為去洗手間,但更多的時候是滿腦子憂慮。她的關節炎似乎更厲害了,這可能是因為肌肉總是緊張,而且她還新加了嚴重的背痛和脖子痛。夏洛特還發現自己對孩子們更易發怒和發脾氣,並注意到自己的記憶和專注有困難。她常放錯東西並花很多時間找她的鑰匙、手提袋和日曆。她坐下來閱讀時難以集中注意力,她的兒女發現她總是愛生氣和心事重重。
診斷:夏洛特最初是因想為自己的記憶做評估來診所的。她擔心自己是不是患了阿爾茨海默氏病。作為對她初始評估的一部分,也對她做了所有可能的精神障礙的評估。認知評估顯示她的記憶和思維沒什麼缺陷,但她的症狀符合廣泛性焦慮障礙的診斷。她還有抑鬱症狀但不符合嚴重抑鬱的診斷。
治療:初始治療策略包括教給夏洛特如何識別焦慮的各種症狀。比如身體緊張、與擔憂有關的想法和逃避行為。做了一個可在空白處記錄各種症狀的簡單自我監控表。隨著夏洛特越來越熟悉自己的焦慮症狀,她發現自己的擔心原來那麼頻繁。她還學會了如何識別焦慮的身體症狀(如肌肉緊張),這在以前她都沒注意到。
然後,夏洛特開始學習減輕自己焦慮的技能。這一階段的治療目標是給她一個技能「工具箱」以便在焦慮時選擇使用。她學到的第一個技能就是深呼吸。當感到自己的身體緊張起來時,夏洛特就用深呼吸來降低自己的焦慮。她還學習如何識別和挑戰她的與擔憂有關的想法(如「我是個糟糕的奶奶,孫兒們覺得我不好」),將之替代成更現實的想法(如,「我的孫兒們都愛我。我們在一起時一直很好。有時候他們更願意和別人在一起也沒關係」)。她還學習如何解決問題而不僅是擔憂問題,她學著如何直面她的憂慮(如雖然怕說「錯」話,但仍在教堂領大家禱告)。
治療結果:經過3個月的治療夏洛特學到了很多技能,她的擔憂減少了,並感覺自己的生活更充實了。
[1]原文寫作「心血管疾病」,錯誤,翻譯已糾正。——譯者注