假若男人因生育而喪命,世人會袖手旁觀嗎?
——聯合國副秘書長米基羅(Asha-Rose Migiro),2007年
拯救母親性命的第一步,是要瞭解什麼原因導致了孕產婦死亡。昏厥、大出血、瘧疾、墮胎併發症、難產或敗血症都可能直接導致死亡。但是在這些醫療解釋的背後,還有社會學及生物學因素。讓我們來看看普魯登斯·蕾茉蔻諾(Prudence Lemokouno)的故事。
我們在約卡杜馬(Yokadouma)的一家小醫院發現了躺在病床上的普魯登斯。約卡杜馬位於喀麥隆蠻荒偏僻的東南部。遺傳學證據顯示,20世紀20年代艾滋病病毒首次感染人類的案例,大約就發生在這個地區。24歲的普魯登斯已經是三個孩子的母親。她穿著破舊的紅格子洋裝,挺著大肚子,下半身用被單蓋著。由於劇痛難當,她不時緊抓著床沿,但從沒大聲喊出來。
普魯登斯與家人住在75英里之外的村裡,之前沒有接受過任何產前健康檢查。生產時,一個沒有受過訓練的產婆過來接生,沒想到普魯登斯的子宮頸堵塞,胎兒出不來。陣痛三天之後,產婆坐到普魯登斯的肚子上蹦來蹦去,導致她的子宮破裂。最後,家人雇了一名男子騎摩托車把普魯登斯帶到了醫院。主治醫生叫帕斯柯·皮皮,他很清楚普魯登斯需要緊急剖宮產,但要收100美元才願意動手術,而普魯登斯的丈夫和父母說他們只能湊到20美元。皮皮醫生認為他們在說謊,他們可以湊到更多。也許醫生說得沒錯,因為普魯登斯的一個堂兄有一部手機。如果她是男人,家人大概會賣掉家產湊夠那100美元。
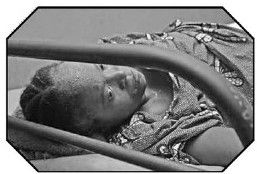
普魯登斯·蕾茉蔻諾躺在喀麥隆醫院的病床上,無人問津。
(拍攝:那卡·納撒尼爾)
皮皮醫生個子矮小,但看起來很結實,戴一副眼鏡,顯得有些嚴肅。他說一口流利的法文,神情中明顯地流露出對當地鄉下人的厭惡和輕視。他在這裡辛勤工作,對我們也非常友善,卻在我們面前痛斥附近像普魯登斯這樣不照顧自己又沒有趁早去醫院的村民。
“甚至那些住在鎮上、家就在醫院旁邊的婦女,還是在家自己生產,”他說。他估計,大體上只有5%左右的當地婦女來醫院生產。他抱怨說這裡沒什麼醫療用品,而且該醫院歷年來沒有人自願獻血。皮皮醫生給人一種憤世嫉俗的感覺——他痛恨那些婦女,也抱怨自己被卡在這麼一個鳥不生蛋的落後地區。他對於婦女的需求毫無同情心。
我們其實是無意間來到這家醫院的,既然來了,就順道進去問了一下這個地區的孕產婦醫療護理情況。在聽完皮皮醫生“明智”地評估該區的情況後,我們在一間閒置的病房裡看到了普魯登斯。她的家人告訴我們,她在那裡已經躺了三天,沒有受到任何治療——後來皮皮醫生憤慨地跟我們說,只有兩天。她到醫院不久,胎兒就死了,此刻胎屍正在慢慢地腐爛並毒害著普魯登斯。
“要是院方立刻治療,我的孩子不會死。”普魯登斯28歲的丈夫艾蘭·阿沃納邊在妻子身旁徘徊不定邊憤怒地說。他是公立學校的老師,所受的教育足以讓他清楚地看到妻子遭受的惡劣對待,並對此備感憤慨。“求求你,救救我太太!”他懇求道,“我的孩子已經死了,請救救我太太!”
艾蘭的抗議惹怒了皮皮醫生和其他醫護人員,但他們還是盡量應對,在訪客面前讓患者死去,會是一件很沒面子的事情。他們表示問題出在資源短缺上,而無知的村民們又不願支付醫療費用,情況因此才會更嚴重了。
“在急診案件中,病患家屬通常是拒絕付錢的,”高級護士埃米利安·墨阿薩一臉不屑,看來她是個鐵石心腸。“他們一轉身就開溜了。”
然後皮皮醫生表示,再不介入的話,普魯登斯只剩幾個小時可活了,要是他拿到剩餘的80美元,就可以幫她動手術。我們當場同意支付剩餘費用。接著皮皮醫生又說普魯登斯貧血,需要輸血才能夠撐過剖宮產手術。一名護士查了普魯登斯的病歷,說她的血型是A型Rh陽性。
尼可和攝影師那卡·納撒尼爾互看一眼。“我是A型陽性,”尼可向那卡耳語。
“我是O型陽性——萬能血型,”那卡悄聲回道。我們轉向皮皮醫生。“要是我們獻血呢?”尼可問,“我是A型陽性,他是O型陽性,這樣的血能用嗎?”皮皮醫生聳聳肩表示可以。尼可和那卡拿出一些錢,請一名護士到鎮上買來據稱是全新的一次性針頭,讓化驗室人員幫他們分別抽血。
普魯登斯似乎沒有完全意識到發生了什麼事,但是她母親流下了喜悅的眼淚。家人原本以為普魯登斯的命保不住了,但現在似乎突然有了轉機。艾蘭堅持要我們等到手術結束再離開。“要是你們現在走,”他直截了當地說,“普魯登斯就活不成了。”
後來,埃米利安和其他護士又開始和普魯登斯的家人爭執,想向他們敲詐更多,我們過去調停後,又支付了一些。終於,護士把血袋掛上了,尼可和那卡的血液開始一滴一滴輸入普魯登斯的血管中。她幾乎是立刻活了過來,並用虛弱的聲音向我們道謝。護士說普魯登斯的手術已經安排妥當,但是幾個小時過去了,卻沒有任何動靜。到了晚上十點,我們問值班護士皮皮醫生去哪了。
“噢,醫生嗎?他從後門回家了。他明天會動手術。應該吧。”看來皮皮醫生和護士們決定給艾蘭和普魯登斯的家人一個教訓,挫挫他們的銳氣。
“但是等到明天就太遲了!”尼可抗議道,“普魯登斯活不了那麼久,醫生自己都說她也許只能活幾小時了。”
護士聳聳肩,“這就要聽天由命了,由不得我們做主。要是她死了,也是上帝的旨意。”我們差點想把她掐死。
“皮皮醫生住哪裡?”尼可問,“我們現在就去他家。”護士不願透露。艾蘭看得目瞪口呆,茫然地看著我們。
“快點說啊,你一定知道醫生住哪兒,要不然晚上有緊急情況怎麼辦?”
這時,身為喀麥隆人的口譯把我們拉到一旁,說:“這樣吧,要是我們四下打聽,一定能問到皮皮醫生的住處,但如果我們現在就去他家把他拖過來,他大概會氣到不行。也許他會勉強動手術,但你不知道他拿手術刀會做什麼,而遭殃的是普魯登斯。只能等到明天早上,看看她是否還活著。”我們只好作罷,回到招待所。
“謝謝你們,”艾蘭說,“你們試了,你們盡力了,我們真的非常感激。”但因為知道醫院存心找碴兒,見死不救,他已經崩潰了。普魯登斯的母親早就氣得說不出話來,淚水在眼裡打轉。
隔天早上,皮皮醫生終於開始手術了,但是普魯登斯至少已經在醫院耽擱了三天。她的腹腔受到嚴重感染,醫生必須切除20厘米的小腸,但是又沒有抗感染所需的強力抗生素。
幾小時過去了,普魯登斯依然不省人事,大家漸漸明白這不只是麻醉劑的原因。她正陷入昏迷。由於受到感染,她的腹部持續膨脹,而護士很少來照顧她。連接導尿管的尿液袋滿得快溢出來了,也沒人來換。她輕微嘔吐,只能由她母親來收拾。
時間分分秒秒地流逝,病房的氛圍越來越陰沉。皮皮醫生一開口就批評普魯登斯家人,尤其是艾蘭。普魯登斯的腹部膨脹得可怕,開始吐血。她費盡力氣呼吸,喉鳴聲大得嚇人。家人決定把她帶回家裡等待嚥氣。他們雇了一輛車,愁苦地回到了村裡。三天後,普魯登斯死去了。
在世界的某個角落,這種事每分鐘發生一次。
普魯登斯的死因不只是子宮破裂,還有其他四個主要原因:
一、生物學。婦女死於分娩的原因之一跟解剖學有關,而這植根於兩項基本的進化權衡(evolutionary trade-offs)。第一項進化權衡跟直立行走有關。我們的老祖宗開始直立行走時,由於骨盆過大,他們走路和跑步的效率都不佳,還很累。骨盆狹窄能跑得快,卻使得分娩困難無比。因此人類在進化時發生了如此調適:女性一般擁有中等大小的骨盆,讓她能夠適度地快速移動,也能熬過生產過程——大多時候是如此。另一項權衡跟頭部的大小有關。從我們祖先克羅馬農人(Cro-Magnon)開始,人類的頭顱就不斷擴大,以便容納更複雜的大腦。更大的腦袋雖然是一個進化優勢,但也增加了大頭胎兒無法活著從母體出來的概率。人類是唯一需要生產協助的哺乳類動物,因此一些進化心理學家和進化生物學家認為,史前時代第一個出現的“專業”可能是產婆。而母親所承受的風險也會因為各自不同的身體結構而不同。人類的骨盆由形狀來分類,反映出交替的進化權衡:女子型、男子型、細長型和扁平型。骨盆差異的重要性,專家意見不一,《生殖醫學期刊》(The Journal of Reproductive Medicine)認為,骨盆差異不只反映了基因遺傳,也反映了童年環境因素。女性最常見的是女子型骨盆,這種骨盆最能適應生產過程(但是卓越的女性賽跑選手就不是這種骨盆),在白種女性身上尤其普遍。相反,細長型骨盆能夠讓女性跑得快,但也更容易造成難產。目前骨盆形狀的數據貧乏,但是非洲婦女擁有細長型骨盆的可能性似乎特別大,一些孕產婦專家以此作為非洲孕產婦死亡率極高的原因之一。
二、缺乏學校教育。要是村民能接受更好的教育,普魯登斯的存活概率就會更高。教育跟以下三點有關:家庭人數較少、避孕更普遍以及就醫率增加。因此,普魯登斯要是接受了更多教育,她懷孕的機會就會降低,就算懷孕了,也比較可能到醫院生產。要是那個產婆也同樣受過良好教育,她就會把難產的孕婦轉到醫院,而且絕不會坐到普魯登斯的肚子上。
教育及家庭計劃往往讓家庭更有能力賺錢謀生,也更可能存夠去醫院的費用。此外,受過教育的家庭也更願意把儲蓄分配到母親的健康護理上。因此,普魯登斯的家人如果受過教育,就更有能力支付100美元的手術費,也更有可能把醫療費用列入平日的家庭支出中。據世界銀行估計,每1000名女孩多接受一年教育,未來死於生產的就會減少兩名。正如我們所看到的,這樣的研究有時誇大了教育的力量,但就算誇大了,其影響也是不言自明的。
三、鄉間醫療體制嚴重不健全。如果喀麥隆擁有更好的醫療體制,那家醫院就會馬上給普魯登斯動手術;醫院會備有強效的抗生素來治療她的感染;鄉間的助產士也會被培訓上崗,她們懂得基本的助產常識,還可以用備用手機隨時呼叫救護車。上述任何一項因素,都能夠拯救普魯登斯的性命。
構建醫療體制的障礙之一是非洲鄉間醫生的短缺。皮皮醫生雖然沒有同情心,但他確實在辛勤工作,而且負擔過重——喀麥隆的醫生不夠,無法再派駐一名到約卡杜馬的醫院。非洲鄉間的醫生和護士也都因無法休息、醫療器材缺乏和環境艱難(包括他們自己的健康安危)而飽受折磨,一心想要轉調到首都。他們也常移民歐洲或美國,結果反而形成了非洲對西方的對外援助,而像普魯登斯這樣的婦女卻沒人管。
我們提議捐助國應該資助非洲孕產婦的看護,在這方面,捐助者遇到的首要問題是那些國家缺乏醫生——至少缺乏有意願在鄉間服務的醫生。在鄉間蓋一間手術室,遠比添一名醫護人員要容易。明智之舉是在非洲發起訓練計劃,開設培訓課程,好培育更多的醫療護理專業人員。不過這得是為期兩三年的課程,且不頒發醫學學士學位,否則畢業生就會拿著學位到國外找工作。
另一個普遍問題是醫護人員經常缺勤,鄉村診所尤其嚴重。一項橫跨非洲、亞洲和拉丁美洲六個國家的嚴謹研究顯示:在任何一天,診所內都有39%的醫生缺勤。西方捐助國政府及聯合國機構除了應支持診所的興建之外,還要協助構建診所的考核制度。無故缺勤的醫護人員應扣薪水,這也許是促使現存診所效率更高、效果更佳的最便捷的方法。
四、漠視婦女。在世界許多地方,婦女喪命是因為她們不受重視。婦女被邊緣化的國家及孕產婦死亡率高的國家,兩者之間有很強的相關性。事實上,就美國而言,即便收入提高、看醫生更為容易,但是整個19世紀和20世紀初期的孕產婦死亡率依然居高不下。第一次世界大戰期間,死於分娩的美國女性比死於戰場的美國男性還要多。但是從20世紀20年代至40年代開始,美國孕產婦死亡率大幅下降——顯然,女性被賦予投票權後,也把資源導向孕產婦醫療看護領域。女性可以投票後,她們的生命突然變得更重要了。讓女性有權投票,竟然使得婦女健康水平意外地大幅提升。
遺憾的是,孕產婦醫療看護問題一直被貶為“女性議題”,在主流的國際議程上從來不佔一席之地,也從來得不到足夠的資源。“發展中國家的孕產婦死亡問題,常是女性人權因遭受長年累積的否定而最終導致的悲慘結局,”《臨床婦產科》(Clinical Obstetrics and Gynecology)期刊表示,“婦女的死因不是無藥可治,而是社會還沒決定好拯救她們的性命是否值得”。
假如女性沒有月經,而且嬰孩是由鸛鳥送到家裡13,那麼事情也許就有轉機了。如同《柳葉刀》指出:
婦女問題受到忽視……的確反映出對於婦女某種程度的潛意識裡的偏見,這個偏見體現在各個層面,下至社群民眾,上至高位決策者……雖然我們可能故意忽視,但孕產婦醫療看護的確牽涉性和性徵,血淋淋又骯髒不潔;我認為許多男人(當然不是全部)對於處理這種事情有本能的強烈反感。
在大多數社會,人們想出神話或者神學的種種理由,來解釋婦女為何應該承受生產之苦,而且排斥做讓分娩過程更為安全的任何努力。麻醉劑被研發出來後,幾十年來不讓分娩婦女使用,因為婦女受苦被認為理所應當。只有極少數社會採取相反的觀點,其中之一是墨西哥的惠喬爾人(Huichol)。惠喬爾人認為生產之苦應該男女共同分擔,因此生產時,產婦會抓著一根綁在丈夫睪丸上的繩子,每一次陣痛,她就會拉扯繩子,好讓男人也“陣痛”。要是其他地方也採用這種方式,分娩傷害想不被關注都不行。
貧窮顯然是另一個因素,但是貧窮國家並非無法避免居高不下的孕產婦死亡率。證據之一是斯里蘭卡。從1935年起,該國每6~12年就把孕產婦死亡率降低一半。過去半個世紀以來,斯里蘭卡已經把該國的孕產婦死亡率從550/100000降至58/100000。現在,一名斯里蘭卡婦女終生的懷孕死亡率只有1/850。
這是驚人的成就,尤其在斯里蘭卡近幾十年來因戰爭頻繁而四分五裂,平均國民收入僅位居世界第117名的情況下。重點不僅是投資多少的問題。斯里蘭卡將3%的國民生產總值投入健康護理,而隔壁鄰居印度投入5%,但該國的孕婦死亡率卻是斯里蘭卡的8倍。重點在於政治意願:拯救母親在斯里蘭卡是首要之務,在印度卻不是。
更廣泛而言,斯里蘭卡投資於全民健康與教育,並對性別平等特別關注。大約89%的斯里蘭卡婦女能讀能寫,而整個南亞地區能夠識字的婦女只佔43%。斯里蘭卡國民的預期壽命比周邊國家高出很多。此外,斯里蘭卡從1900年起就有一流的民政體制來記錄孕產婦死亡,所以該國確實有數據,而其他國家大多只有模糊的估計值。投資於女孩教育,就能讓女性發揮更大的經濟價值,在社會上也更有影響力,這似乎是斯里蘭卡把更多精力放在降低孕產婦死亡率的原因之一。
從20世紀30年代開始,斯里蘭卡進行了全國性的公共衛生基礎建設,最底層的是基礎衛生站,再上一層是鄉村醫院,接著是服務技術更精密的區域醫院,最高層是省立醫院及孕產婦專科中心。為了確保婦女到得了醫院,斯里蘭卡提供救護車。
斯里蘭卡還建立了受訓助產士的大網絡,分佈遍及整個國家,每位助產士服務3000~5000人。受過18個月訓練的助產士會提供產前護理,而且會把具有風險的案例轉診給醫生。今天,該國97%的分娩由專業技術從業人員協助,而且就連鄉村婦女也都習慣了到醫院生產。後來,政府在醫院增設了產科醫生,利用數據系統排查是否遺漏了一些女性(比如住在茶園的女性),並針對當地婦女設立診所。此外,打擊瘧疾的活動也減少了孕產婦的死亡,因為孕婦特別容易感染瘧疾。
由斯里蘭卡的例子可知減少孕產婦死亡需要何種條件。家庭計劃和晚婚會有所幫助,發放蚊帳也或多或少有所幫助。而在鄉村地區推動功能良好的健康護理體制尤其重要。
“檢視孕產婦死亡率是檢視整體醫療體制的好方法,因為要降低孕產婦死亡率,我們需要做許多事情,”哈佛大學公共衛生專家保羅·法默醫生表示,“需要家庭計劃,需要區域醫院來執行剖宮產等。”
還有其他可行的革新方法。一項在尼泊爾進行的研究發現,給孕婦提供維他命A補給品,能夠減少四成的孕產婦死亡,因為維他命A能降低營養不良婦女的疾病感染率。在孟加拉國等國家的觀察證據顯示,放鬆抗生素的管制並鼓勵婦女在產後使用抗生素,會降低她們死於敗血症的概率。
一項有趣的實驗正在印度進行。在該國的某些貧窮地區,只要婦女去健康中心生產,就能得到15美元;而鄉村醫療護理人員每帶一名婦女到醫院生產,也能得到5美元的獎金。此外,孕婦能免費得到車票,好搭乘交通工具前往診所。初步結果相當了不起。到健康中心生產的婦女比例從15%提升到60%,死亡率也大幅降低。此外,婦女生產後,也更有可能因為節育和對其他服務的需求而再次回到健康中心。
“能做的我們都做了,”艾倫·羅森菲爾德說,“關注到這個問題的國家,在減少孕產婦死亡方面已經大有進步。”世界銀行在2003年的報告中也作出這樣的總結:“發展中國家的孕產婦死亡率可以每7~10年降低一半,不管該國的收入水平和經濟增長率如何。”
但是由於改善孕產婦健康是可能的,大家常以為這是自然而然的。1987年,在一定程度上受艾倫發表在《柳葉刀》上的那篇劃時代文章的影響,一場聯合國會議在內羅畢召開,會議發起了“安全孕產倡議”,以求“在兩年之後把孕產婦死亡率降低一半”。2000年,聯合國正式採納《千禧年發展目標》(Millennium Development Goal),預定在2015年之前把孕產婦死亡率降低75%。第一階段的目標並沒有達成,看來千禧年目標也將會落差一大截。
現在看來,孕產婦健康護理方面的倡議人士犯了一些策略上的錯誤。由世界衛生組織在後面撐腰的多數派陣營,堅稱解決之道在於改善初級護理現狀,其設想有如中國舊時的“赤腳醫生”或斯里蘭卡的助產士網絡,因為這會比培養有專業水準的醫生(他們很可能只會服務都市人)更符合成本效益原則。1978年,世界衛生組織會議決定重點撥款訓練鄉村助產士,此後一些國家甚至取消了醫院的產科計劃。
助產士訓練計劃可能有助於拯救新生兒,因為助產士會使用已消毒的刮鬍刀割斷臍帶,但是對於產婦能否活命並沒有多大幫助。在斯里蘭卡,訓練助產士是有用的,因為他們是完整醫療護理體制的一部分,可以把處理不了的患者轉診到醫院,但是在世界大多數地方,訓練助產士只是成套綜合性計劃的便宜替代品而已。
由艾倫·羅森菲爾德領導的少數派陣營則認為,拯救孕婦性命的關鍵在於提供緊急產科服務。艾倫表示,訓練助產士是有用的,但是無法解救所有的孕婦。全世界大約一成的產婦需要剖宮產,而在孕婦較可能營養不良或年紀過小的最貧窮國家中,剖宮產的需求比例更高。也許西方做剖宮產的婦女過多,而非洲卻又過少。沒有剖宮產,就沒辦法拯救許多婦女的性命,而一般的助產士無法提供這樣的技術醫療服務。做這個手術也許不用非得是婦產科醫生,但是用刮鬍刀的助產士是絕對不能勝任的。
另一份研究進一步反映出分娩急救的重要性。這個研究跟美國印第安納州的一個原教旨派基督教會有關。該教會的教友是生活富裕、受過良好教育的美國人,但是因為宗教因素,他們有意避開醫生和醫院。該社群的孕產婦死亡率是827/100000,這個概率是美國整體的70倍,幾乎是今天印度的2倍。我們很難不作出以下結論:拯救母親性命的關鍵,在於緊急狀況時能否獲得醫生的協助。如同《國際婦產科學期刊》(International Journal of Gynecology&Obstetrics)在一篇評論中所說,分娩急救是“安全孕產拱門上的拱心石”。最大的挑戰是實務方面的,即如何提供分娩急救服務。這類服務既不簡單也不便宜,需要手術室、麻醉劑和一名外科醫生,而非洲鄉下通常三項都沒有。艾倫·羅森菲爾德在苦思如何解決這個問題時,回想起他年輕時在泰國行醫的經驗,當時由於醫生有限,他培訓過助產士一些作為醫生的技能。而在非洲,醫生經常移民海外,為什麼不培訓助產士來做緊急剖宮產呢?
亞的斯亞貝巴瘺管醫院善用沒有正式學位的醫療人員。該醫院打麻醉劑的不是醫生,而是護士,甚至有一名護士,還是從護工起步的。這樣的情況在貧窮國家很普遍。難能可貴的一個例子是瑪米杜·格歇(Mamitu Gashe),她從來沒上過小學,更別說是醫學院了,卻成了頂尖的外科醫生。瑪米杜出生在埃塞俄比亞的偏遠村莊,目不識丁,年紀輕輕就嫁了人,於第一次懷孕時得了瘺管。她想盡辦法到亞的斯亞貝巴瘺管醫院動了手術,病好後就在醫院幫忙鋪床,還協助雷格·哈姆林做手術。她站在雷格旁邊,為他遞手術刀,同時也在仔細觀摩。一兩年過後,雷格讓她做些像是縫合傷口這樣的簡單工作,後來又把手術的更多部分交給她。
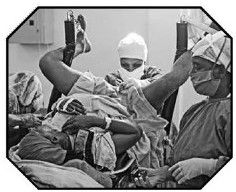
瑪米杜·格歇從來沒上過小學,更別說是醫學院,現在卻能定期執行手術——這提醒我們,醫生不局限於學歷。圖中,她正在亞的斯亞貝巴瘺管醫院為病人修復瘺管。
(拍攝:尼可拉斯)
瑪米杜雙手靈巧,技術一流,雖然她生物學方面的知識有限,卻一直在紮實地累積經驗,終於,瑪米杜開始獨自操刀。該醫院所做的瘺管修補手術,比世界上任何一家醫院都多,而瑪米杜是其中的主力。她也負責培訓,當醫界精英到亞的斯亞貝巴進行為期幾個月的瘺管手術學習時,他們的老師通常是一位從來沒上過學、大字不識一個的女子。最後,瑪米杜不願再做個不識字的大師級外科醫生,她開始上夜校。我們上次拜訪時,她已經升上三年級。
“訓練助產士或資深護士做剖宮產,就能拯救性命,”魯思·肯尼迪表示。的確,在莫桑比克、坦桑尼亞和馬拉維,已經有了訓練非醫生執行剖宮產的實驗,這將成為當地孕產婦主要的救命方式。但是由於醫生不願放棄他們對於這種手術的壟斷權,因此一直沒有得到更廣泛地推行。
另一個障礙是,孕產婦健康領域沒有國際性的支持者。2008年美國總統大選期間,候選人呼籲增加預防艾滋病及瘧疾的經費,以此證明自己提供外交援助的真誠。但是孕產婦健康的保障並不在政治地平線上。美國等大多數國家在解決這個問題上,貢獻微不足道。挪威和英國是難得的例外,這兩國在2007年宣佈了一項針對孕產婦死亡的重大外交援助計劃。美國假如能夠聯手英國和挪威一同在這方面努力,將會帶來很大的幫助,也會提升美國的國際形象。
在推動降低孕產婦死亡率運動方面,至關重要的是避免誇大的宣傳。倡議人士應特別留意,不要一再聲明投資孕產婦健康如何經濟實惠。一名世界銀行資深官員在2007年於倫敦舉行的孕產婦健康會議中充滿熱忱地表示:“投資改善婦女及其嬰孩的健康,正是智能型經濟手段。”這在教育女孩方面的確沒錯,但遺憾的是,孕產婦健康的投資,不可能跟其他種類的衛生工作一樣符合成本效益原則。拯救婦女的生命是刻不容緩的,但費用並不便宜。
一項研究指出,通過逐年增加經費——從2006年起追加10億美元,至2015年追加到60億美元,就能實現把孕產婦死亡率降低75%的“千禧年發展目標”。另一項研究表示,每年成本還要增加90億美元,才能為全球95%的人口提供最有效的孕產婦及新生兒健康干預措施。(而在2004年,所有國家為孕產婦和新生兒健康提供的國際發展援助總額,只有微不足道的5.3億美元。)
假設每年90億美元的估計是正確的,雖然跟全球每年花在寵物食品方面的400億美元相比依然不足道,但這還是一大筆錢。假設那90億美元能夠拯救目前3/4瀕臨死亡的的孕產婦,就意味著每年能夠拯救40.2萬名婦女。拯救一條婦女的性命,費用會超過2.2萬美元。就算這是我們誤乘了五倍的數字,拯救一條性命也要4000美元以上。相較之下,一劑1美元的疫苗就能夠拯救一名孩子的生命。如同在發展領域的一名領導者所說:“疫苗符合成本效益原則,孕產婦健康護理則不然。”
因此,我們不要言過其實。孕產婦死亡是不公平的現象,之所以會被容忍,只是因為受害者是貧窮的鄉下婦女。然而,停止這種不公平的最好理由,不是經濟上的,而是道德倫理上的。普魯登斯之死最令人震驚的,不是院方資源分配不佳,而是其醫療護理體制對於個人的忽視。如同艾倫·羅森菲爾德向來主張的,這主要是人權問題。人權組織要趕快採取行動。
而前面我們談到的措施,包括在艱困環境中能拯救性命的分娩急救,後來在一家了不起的醫院中找到了最佳論證,而那家醫院卻位於一個甚至不為世人所知曉的偏遠國家中……
