我們已經考查了心身關係如何影響應激的體驗和結果、免疫系統的功能以及健康維持。心理、行為和社會因素也會影響醫學疾病和其他身體狀況的發展、進程和治療。我們已經考察了應激和人格因素對呼吸道疾病和心血管問題的影響。下面我們考查心理、行為和社會因素對其他醫學疾病的影響,如艾滋病、癌症、慢性疼痛、失眠和慢性疲勞等。當然,心理因素也會影響許多其他身體狀況,但在這裡我們將重點關注以上幾種疾病。
1.HIV/AIDS
人類免疫缺陷病毒(human immunodeficiency virus,HIV)能損壞人體抵抗感染和某些癌症的能力。艾滋病病毒感染的早期症狀包括發燒、頭痛和疲勞。然而,這些症狀通常在一段時間後消失,並在今後多達10年的時間內也許都不會再出現慢性的或嚴重的症狀(DiMatteo et al.,2002)。然而,病毒會在體內繼續生長。當艾滋病病毒感染者的T細胞數量特別少或者當26個臨床狀況中有一個是因機會性感染(通常不會在健康人中引起疾病的感染)而出現時,就會被診斷為獲得性免疫綜合征(acquired immunodeficiency syndrome,AIDS)。1981年,美國診斷出第一例艾滋病。從那以後,有超過90萬病例報道(www.niaid.nih.gov/factsheets/hivinf.htm),而全世界有數百萬人是艾滋病病毒攜帶者或艾滋病患者。
HIV傳播的途徑有:無保護措施的性行為、接觸受感染的血液、共用受污染的針頭或注射器以及母嬰傳播。有其他性傳播疾病的人更容易感染HIV,且HIV在少數民族和女性中的比率增長得很快。儘管非裔美國人僅僅約占美國人口的13%,但他們佔艾滋病感染者/艾滋病患者人數的49%(www.cdc.gov/hiv/topics/aa/index.htm)。在非裔美國人中,從HIV感染到艾滋病發病的進程更快、死亡率更高、存活時間更短。事實上,HIV/AIDS現在是非裔美國人死亡的一個主要原因。2004年,新增艾滋病感染者/艾滋病患者中有18%是拉丁裔,報告中女性患者的增長率在增加,尤其是非裔美國女性和拉丁裔美國女性。在新診斷報告中,女性超過25%,其中80%是非裔美國女性或拉丁裔美國女性。
使人們易感染和傳播HIV的高危行為受許多社會和心理因素影響,包括知識、態度、社會支持以及改變危險行為的自我效能感(感知到的能力)水平(Taylor,2006)。即使在當前的信息技術時代,仍然有很多人不瞭解HIV和AIDS。受心境、文化價值觀、社會壓力和榜樣作用影響,高危行為依然隨處可見。患艾滋病的羞愧感和潛在的負性情緒反應直接影響了人們接受疾病檢測的意願,進而影響了早期診斷和治療(Herek et al.,2003)。針對高危人群進行與疾病、傳播方式和危險與安全行為的相關教育,是一種有效的二級預防措施(Weinhardt et al.,1999)。
艾滋病攜帶者面臨很多挑戰,包括逐漸惡化的健康和認知能力、潛在的失業損失、對他人依賴的增加、患病帶來的羞恥感、恐懼和偏見,等等。抑鬱、焦慮和物質濫用很常見(Pence et al.,2006),且往往在缺乏社會支持或病症嚴重的患者中更易發生(Heckman et al.,2004)。然而,當人們看到疾病的一些益處時,也能減少生理症狀對負性情緒的影響(Siegel&Schrimshaw,2007)。比如在魔術師約翰遜的案例中,他在努力減少患病羞恥感和資助相關研究方面扮演著積極的角色(見「真實病例:魔術師約翰遜——HIV感染者」)。社會支持在幫助患者適應疾病和接受適當治療方面有重要作用。
真實病例 魔術師約翰遜——HIV感染者
1991年11月7日,魔術師約翰遜宣稱自己是HIV陽性並退出了自己一度精彩的籃球生涯,這一消息令全世界震驚。他在一次例行體檢中檢測出HIV陽性,突然間要面對這一危及生命的疾病,他還十分擔心當時已懷孕的妻子,幸好她的檢測結果是陰性的。約翰遜最初感到非常難以適應。他想念著籃球,同時承受著藥物副作用、壓力和情緒波動的折磨。然而,約翰遜活了很長時間並且活得很好(18年以上),這可能是由於他的身體狀況很棒、他日常服用的多種藥物合成的「雞尾酒」以及由他承擔的對抗艾滋病的角色所致。魔術師約翰遜利用自己的名人身份和資金優勢來減少人們對艾滋病的歧視(AIDS不僅僅是一個「同性戀疾病」),同時向公眾宣傳艾滋病的風險(特別關注患病率高的黑人男女)和支持AIDS研究。

資料來源:https://www.usatoday.com/news/nation/2006-11-30.
抑鬱、應激和社會支持也會影響病程和適應過程(Cruess et al.,2004)。關於自己、將來和疾病的消極信念會降低T細胞數量,並加快HIV攜帶者到AIDS患者的進程(Taylor,2006)。儘管社會支持會降低應激的影響(Cruess et al.,2000),但高壓力水平還是會降低對感染的免疫力,加快從HIV攜帶者到AIDS患者的發展速度(Leserman et al.,2000)。抑鬱也會加快男女患者的病程,增加死亡率(Ickovics et al.,2001;Mayne et al.,1996)。與喪失親友相關的抑鬱是一個重要問題。HIV攜帶者或AIDS患者常常生活在患病風險較高的群體中,失去重要親友的情況也會經常發生。
如今許多藥物可用於減緩HIV攜帶者病程,降低AIDS患者的死亡率。但這些藥物昂貴,還有明顯的副作用,包括紅細胞或白細胞減少、引發胰腺炎症、損壞神經和引起胃腸道症狀等。HIV和AIDS是一種慢性疾病(如許多人像魔術師約翰遜一樣長時間受疾病困擾),長期控制疾病需要複雜的藥物治療。堅持這種藥物治療是很困難的,特別是當其他應激源同時存在的時候。抑鬱和社會支持減少與HIV陽性男女的較差治療依從性相關聯(Gonzalez et al.,2004),而教育、應激管理和社會支持可能會增加治療依存性和促進健康狀況。
 一天的HIV藥量。
一天的HIV藥量。
人口學因素也會影響治療,比如少數民族患者(非裔和拉丁裔美國人)不太可能像白人患者那樣能較快地得到較新醫療,而社會地位較高的人更容易進入治療項目(Taylor,2006)。一般而言,治療項目應該力求在信仰、風險自我知覺和共同行為方面符合不同人口學和文化群體的特殊需求(Taylor,2006)。
2.癌症
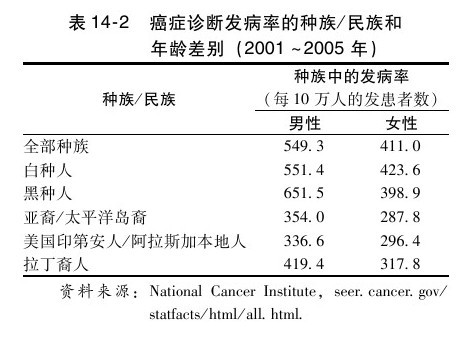
癌症是美國人繼心臟病之後的第二大死亡原因。近年來癌症發病率有所下降,可能是減少吸煙和改善治療的結果。然而,每年仍有超過100萬人被診斷為癌症,有超過50萬人死於癌症(見表14-2)(National Cancer Institute,seer.cancer.gov/statfacts/html/all.html)。癌症的影響更加廣泛是因為患者的家人和朋友也會經受患者疾病及其治療的痛苦。
儘管遺傳因素在許多種癌症中起著重要作用,但一些生物和生活方式因素也很重要。例如,社會經濟地位在癌症患病率中有重要作用(Downing et al.,2007),經濟因素會影響癌症篩檢工具(如乳房造影)的使用(McAlearney et al.,2007)。不健康的行為(如不施加防曬措施、吸煙、飲酒、吃高脂肪食品而水果蔬菜攝入不足)也會使患癌症的風險增加(DiMatteo et al.,2002;Taylor,2006)。通過自我檢查或醫學測試盡早發現病情也可以提高治療效果和降低死亡率。如前所述,這些行為會受許多心理和社會因素的影響,如知識與信仰、同伴壓力和應激(Henderson&Baum,2004)。儘管實驗結果會有出入,但有證據表明抑鬱可能會通過改變皮質醇、去甲腎上腺素和免疫系統而增加癌症患病風險(Carney et al.,2003;Henderson et al.,2004)。癌症和癌症易得人格類型(Cancer-prone personality style,C型人格)間的關聯雖小但很關鍵。C型人格類型表現為合作、謙遜、順從和不願表達憤怒(McKenna et al.,1999)。這些研究主要是相關研究。我們需要隨著時間推移對人進行評估的前瞻性研究來確定癌症發作的潛在因果關聯。同樣的,檢測癌症和應激加大或社會支持缺乏間的關係也需要前瞻性研究(Henderson et al.,2004;McKenna et al.,1999)。
與癌症發作相關的許多因素還影響癌症的發展演變,也會影響患者對疾病的適應。抑鬱、悲觀、消極預期和逃避型應對風格(一個人無法對抗疾病和/或無法表達負性情緒)會使疾病加速發展(Brown et al.,2003;Schulz et al.,1996)。同樣的,應激增加和社會支持減少也會使生理退化速度加快,導致復發率增加(Henderson et al.,2004;Kerr et al.,2001)。儘管這種影響在不同類型的癌症間有差別,但應激和社會支持降低會影響自然殺傷細胞活性,進而降低機體對抗病毒和抑制癌細胞生長的能力。
由於許多患者被診斷為癌症後仍能存活多年,因此把癌症看作一個慢性疾病來適應也是一個重要問題。患者需要面臨許多嚴峻的挑戰,包括疲勞、軀體活動受限和疼痛、免疫力降低和受其他感染的可能性增加、手術切除器官、身體意象困難以及修復手術。而相應情緒反應(如,抑鬱、焦慮、絕望以及人際關係改變)也普遍存在(例如,接受乳腺癌和前列腺癌治療後,婚姻和性關係可能會發生變化)。孩子會因為診斷和治療形成創傷後應激障礙(Somerfield et al.,1996)。當父母生病時,孩子會特別恐懼,且家庭角色和互動模式的改變都是十分應激性的事件(例如,當父母有一個生病時,家裡面年長的孩子會承擔更多的責任,與父母相處的時間也減少了)。孩子對父母癌症的適應在某種程度上受家庭溝通以及母親的抑鬱和適應水平的影響(Osborn,2007)。
預測癌症適應的因素與影響癌症發作和發展的因素相一致。人際支持,特別是來自配偶或同伴的支持很重要。事實上,已婚患者比單身、離異和分居的患者存活得更久(Lai et al.,1999),良好的婚姻狀況能減少診斷帶來的痛苦(Banthia et al.,2003)。同伴之間關於疾病和問題解決的積極對話就相當有效(Hagedoorn et al.,2000)。樂觀、積極應對、控制感以及尋找其中的意義也會促進人們對疾病的適應,在某些情況下還會提高免疫功能和促進身體健康(Barez et al.,2007;Toylor,2006)(見「真實病例:蘭斯·阿姆斯特朗——癌症倖存者」)。有證據表明心理社會治療,包括認知-行為治療、支持性治療和運動課程能提高患者及其同伴的適應和應對能力(Badger et al.,2007;Mutrie et al.,2007),甚至還可能使患者存活下來。
真實病例 蘭斯·阿姆斯特朗——癌症倖存者
蘭斯·阿姆斯特朗1971年9月出生。他在15歲時就成功地成了「鐵人三項」的運動員,但他卻憑借職業自行車賽為人們所熟知。他在1996~2005年間連續7次贏得環法自行車賽。之後,於2009年他重返職業自行車比賽。而在1996年10月,即在阿姆斯特朗第一次贏得環法自行車賽的三年前,他已被診斷為睪丸癌,並已經轉移到腹部、肺部和大腦,醫生說他只有不到50%的存活概率。而事實上這一數據高於實際預計水平,只是為了給他希望而已。阿姆斯特朗接受了化療和手術,並在一年內恢復了健康。之後,他就實現了自行車賽保持紀錄,超越了他之前的所有成就。他是怎麼做到的呢?
是什麼樣的心理和行為因素促使他成功康復和活下來的呢?他奇跡般康復的一部分原因是他那不尋常的生理條件,包括極高強度的有氧鍛煉和極大的身體抗壓能力。阿姆斯特朗還有非常高的韌性。他逼著自己成為一個偉大的人,逼著自己從癌症中康復。他的這些韌性可能來自母親的教導和母親行為的影響,母親是他熬過疾病恢復健康的積極支持者。在阿姆斯特朗小時候,母親為了照顧他,身兼兩職。母親常教導他把困境當作要克服的挑戰來應對。在生病和恢復期間,阿姆斯特朗得到了一個優秀醫療團隊的支持,以及母親和女朋友的支持。他絕不允許自己有會死去的想法。對抗癌症的經驗讓他覺得生命是上天的一份饋贈,這賦予了他對其他癌症患者和倖存者的責任心。像魔術師約翰遜一樣,他建立了一個基金會,為癌症倖存者提供支持和鼓勵。

3.慢性疼痛
霍華德醒來時就立刻意識到背部疼痛又開始了,這又將是難熬的一周。前天,他早晨整理完院子後打了會兒高爾夫球,一定是當時用力過猛拉傷了。霍華德只有50歲,但他在30歲時就因為踢足球受傷而落下了慢性背部疼痛的毛病。他還在3年前做過一次椎間盤破裂手術,現在經常有非常劇烈的疼痛發作。每次他想在床上翻個身都要考慮一下後果。他已經有好幾個星期無法打高爾夫球了,而且還需要每日增加消炎藥的劑量。他也無法在椅子上久坐,不能夠跟孩子們玩捉迷藏。對他來說,睡覺也是件難事,每當夜裡疼痛加重時他就得起來,在地上走一走。理療師曾建議霍華德鍛煉身體,他知道這是自己需要的。當他進行有規律的鍛煉時,背部疼痛確實好多了,但他最近真是太忙了。他真的厭倦了處理接二連三的問題,這些事使他疲勞、脾氣暴躁,甚至還有點抑鬱。
就如我們在第5章所學到的,疼痛障礙是指患者在沒有足夠的醫學解釋時,主訴患有持續性疼痛。然而,在霍華德的案例中,他的持續性背部疼痛有合理的醫學解釋,並不符合DSM診斷。不過,他的症狀產生了持續煩惱和功能失調。像霍華德這樣的背部疼痛,是導致美國人不適的最常見的原因之一。多達85%的人有某種程度的背部疼痛,每年有數百萬人受關節痛和慢性頭痛影響(Taylor,2006)。疼痛的好處是會向人們提供身體不良變化的反饋,以使我們維持健康和安全(例如,去改變姿勢、去運動或者離開一個像酷熱那樣的潛在危險)。然而,疼痛位置與來源並不總是直接相關,這就使得診斷和控制變得很複雜。疼痛在美國有至少10%的門診量,而由此引發的醫療保障需求增加和生產力降低,使每年花費的相關社會成本超過700億美元(Gatchel&Maddrey,2004)。因此,疼痛是不適、生產力降低和增加成本的龐大來源。因疼痛問題非常普遍,現如今它在醫療評估中已被看作除脈搏、血壓、體溫和呼吸之外的「第五重要體征」。
疼痛一般分為急性(持續時間少於6個月)和慢性(持續6個月或更長)。急性疼痛常常是由傷害引起,最後會隨身體痊癒而消失。慢性疼痛則是持續性的,如患有慢性背部疼痛,或是週期性反覆發作的急性疼痛,如偏頭痛。一些慢性疼痛會隨著時間逐漸惡化,如類風濕關節炎。從生物學角度看,疼痛通過神經將信息從損害部位經脊髓傳到大腦皮層。接著,又有信息返回損害部位和為了阻斷疼痛而產生生理變化的其他身體部位(如肌肉收縮、呼吸變化)(Taylor,2006)。
疼痛感並不總是與嚴重的疾病或其他生物過程直接有關,許多環境、心理和社會文化因素都與疼痛有關。例如,疼痛發作的情境影響了疼痛的意義和解釋,這些意義和解釋又反過來影響疼痛引起的煩惱和干擾的感覺程度。心理變量也很重要。抑鬱和焦慮通常伴隨有疼痛感和病情惡化(Dickens et al.,2003;Vowles et al.,2004)。人們在疼痛發作時會感覺自己無法去做本來喜歡做的事情,控制感降低,並擔心疼痛持續惡化會發生什麼事情。
疼痛普遍存在於抑鬱症患者中,並往往預示著較差的治療反應(Bair et al.,2004)。負性想法(如,「我永遠不會變得更好」,「事情只會變得更糟」)和不參加令人愉悅的活動(如,「我最好還是別去看籃球賽,看台上的椅子對我的背來說還是太硬」,「我就是無法與人交往——當我總是感覺疼痛時很難集中精力聽別人在說什麼」)都會惡化抑鬱症並使療效受限(Bishop&Warr,2003;Severeijns et al.,2004)。疼痛的體驗和表達有時會受到人或事件的強化。人們通過語言或行為表達疼痛,有時能得到更多的關注、免除責任或得到經濟補償。這些外在的環境強化可能會有力地激發疼痛的持續體驗和(或)表達。
疼痛症患者在求醫頻率和疼痛治療反應上也有個別差異(Turk&Monarch,2002)。這些差異並不總是由實際身體狀況引起,還會受生物因素、學習經歷和社會文化因素影響。例如,與男性相比,通常女性對疼痛更敏感(Gatchel&Maddrey,2004),也更多在疼痛發作時求醫(Kaur et al.,2007)。即便在女性之間,文化因素還會影響疼痛體驗。所處文化對生育的預期和態度同時影響著分娩疼痛體驗和恢復速度(Taylor,2006)。疼痛患病率和疼痛體驗也有種族和民族差異。例如,非裔和拉丁裔美國患者比非拉丁裔白人表現出更多的疼痛敏感性和更低的疼痛容忍度,不過這些差異也受其他因素(如教育、收入和種族/民族認同)影響(Cano et al.,2006;Deyo et al.,2006;Rahim-Williams et al.,2007)。種族和民族地位也會影響疼痛的治療。與白人相比,非裔和拉丁裔美國人不太可能接受足夠的疼痛治療(Cintron&Morrison,2006),而這種差異或多或少受經濟差異影響。例如,與同一種族/民族群體中沒有醫保的女性相比,有私人醫療保險的拉丁裔和非拉丁裔美國白人女性更可能接受對抗分娩疼痛的藥物(Glance et al.,2007)。然而,即使忽略醫療保險狀況的差異,黑人女性疼痛醫療的使用率還是低於其他民族群體中的女性。
疼痛治療的目標可以消除、減輕疼痛或者提高對疼痛的面對。疼痛治療方法包括醫學方法(藥物、外科手術等)和非醫學方法(針灸、心理治療等),醫學方法是最常用的方法。每年,有相當多的錢支付在非處方藥的和處方藥的疼痛治療上。最普遍的處方藥是嗎啡,但嗎啡和其他阿片類鎮痛藥物(analgesic medications)[如可待因、氫可酮(維柯丁)、羥考酮(奧斯康定)]會引起藥物依賴(見第9章),其使用也引起了重大爭議(見「證據檢驗:阿片類藥物治療疼痛——有效,還是危險?」)。消炎藥和抗抑鬱藥物也可以減輕疼痛。抗抑鬱藥物可以減少焦慮和抑鬱,也作用於傳遞疼痛信息的神經通路。消炎藥能減少疼痛,但對情緒沒有影響。非醫學治療疼痛的方法包括放鬆訓練、生物反饋和催眠。生物反饋(biofeedback)使患者學會調節生理反應,如心率、呼吸和體溫。催眠(hypnosis)則引導患者放鬆使其進入恍惚狀態,然後用催眠暗示使患者減輕疼痛感並改變與疼痛有關的念頭。儘管生物反饋與單純放鬆相比效果是否更好的相關研究還不夠成熟,但所有這些干預都對疼痛有積極影響(Taylor,2006)。認知-行為治療也很有效,包括放鬆、意象(想像一個能產生放鬆的積極畫面,或把癌症想成一個要消滅的敵人)、認知療法(改變關於疼痛的觀念)和行為矯正(使人們更積極地管理自己的疼痛,致力於積極行為而不去在意疼痛)。一般來說,醫學和非醫學治療策略可整合為一個疼痛管理項目,經過個性化處理來滿足不同患者的需求(Gatchel&Maddrey,2004)。
證據檢驗 阿片類藥物治療疼痛——有效還是危險
·事實 鴉片來自罌粟花的果實,在幾千年前就被用於治療疼痛和其他疾病。儘管在20世紀40年代,人們開始擔心誤用和過度使用會導致失控而嚴重超出合法範圍,但在19世紀,鴉片衍生藥物(阿片類藥物)的使用十分普遍(Ballantyne&Mao,2003)。法律規定要嚴厲處罰不正當使用阿片類藥物的行為,就連醫生也不願意開這類藥。醫生在疼痛治療中限制阿片類藥物的使用是否正確?慎重用藥會不會導致許多疼痛患者的治療用藥量不足?這些藥物能否在不成癮的前提下恰當使用以控制疼痛?
·有何證據表明使用阿片類藥物風險太大。
·阿片類藥物是最常被濫用的處方藥。1994~2000年,阿片類藥物的濫用比率顯著增加(Atluri et al.,2003)。
·人類和動物研究都表明,長期使用這類藥物會增加疼痛敏感性(Ballantyne&Mao,2003)。
·阿片類藥物的使用有時會伴隨一些可疑或非法行為,包括在未經醫生建議時增加劑量、向不同醫生索求多個處方藥和未經醫生處理而要求再次給藥(Webster&Webster,2005)。
·快速增加劑量會產生危及生命的呼吸衰竭(儘管很少出現這種情況)。
·有何證據支持阿片類藥物對疼痛治療的價值 研究表明阿片類藥物在短期和長期(達32周)治療中能有效減輕疼痛(Ballan-tyne&Mao,2003),但對這些藥物是如何改善功能方面的研究結論則不統一。
·大約有15%的癌症患者和80%慢性疼痛的非癌症患者無法得到足夠的疼痛治療(Chapman&Gavrin,1999)。
·用於治療疼痛的阿片類藥物很少引起藥物成癮(Atluri et al.,2003;Taylor,2006)。
·鑒於所有類型的阿片類藥物並非都作用於同樣的疼痛受體,若一種藥物不能控制疼痛,換另一種藥物可能會有效(而非增加當前藥物劑量)(Ballantyne&Mao,2003)。
·結論 許多專家都認為:若遵守推薦的藥物、劑量和療程指南,阿片類藥物可以恰當地用於控制疼痛。通常,在開出最初處方前要進行一個全面的醫療檢查,仔細審查阿片類藥物使用的優勢和風險(如,若患者有個人或家族藥物成癮史以及/或曾被診斷為精神障礙,那麼過度用藥的風險就會增加)。適合服用阿片類藥物的患者是那些使用代替療法不能改善症狀的患者,以及那些濫用藥物風險性低的患者。
然而,當疼痛症狀十分嚴重必須進行治療時,即使存在藥物濫用風險因素,也可能會開出阿片類藥物處方。此時需要單獨為接受阿片類藥物處方的患者配備醫生和藥品,並仔細追蹤和監督患者有無過度使用或濫用的跡象(例如,提前要求再次給藥、未經醫生處理就要求再次給藥,等等)。
4.失眠
你肯定還記得自己睡眠不足的時候——大考前或者在生活中面臨壓力時。其實,你並不孤單。多達30%的人都有某種類型的失眠(National Institute of Health,2005)。而在醫院診斷的患者中,這一數據上升到了50%(Pegram et al.,2004)。失眠可以是急性的,如當一次重要考試結束後睡眠情況好轉;也可以是慢性的,定義為持續30天到6個月的睡眠問題。
儘管DSM-IV-TR列舉了失眠的診斷標準(見「DSM-IV-TR:失眠」),但該病的研究者可能不會使用這些精確的標準。在大多數情況下,失眠定義為在特定時間間隔出現的引起日常活動功能損害的長期睡眠困難(Nau et al.,2005;Pegram et al.,2004)。睡眠障礙包括入睡或保持睡眠困難、早晨醒得太早和醒後感覺疲勞(無復原作用的睡眠)。失眠會導致一些問題,如白天嗜睡,影響工作業績或學習成績,造成注意困難、專注困難和記憶困難等認知功能損壞。患有失眠症的人也會出現抑鬱和焦慮症狀,患病風險會增加,免疫功能變差和發生交通事故的風險變高(Taylor,2006)。工作效率下降和相關保健開銷也會帶來巨大的經濟支出(Smith et al.,2002)。
DSM-IV-TR 失眠
原發性失眠(primary insomnia)是指在至少一個月內難以入睡或難以熟睡,或無復原作用的睡眠;伴隨有明顯的煩惱和/或功能紊亂。不是因為其他睡眠障礙(如嗜睡症)、物質(如藥物)或者其他醫學或心理問題(如抑鬱)。
資料來源:Adapted with permission from the Diagnostic and Statistical Manual of Mental Disorders,Text Revision,Fourth Edition,(Copyright 2000).American Psychiatric Association.
睡眠問題與一些人口學因素有關。例如,女性明顯比男性有更多的睡眠問題(Morin et al.,2006;Nau et al.,2005),這種差異常在女性月經初潮後就開始出現(Johnson et al.,2006)。老年人也比中年人有更多的睡眠困難(Nau et al.,2005)。儘管睡眠與年齡間的關係會隨種族不同而不同,例如,非裔美國成年人總體上比白人睡眠質量差,且更易失眠,但非裔美國人的患病率高峰在中年而非老年(Durrence&Lichstein,2006)。其次,睡眠症狀和模式的種族差異實際上可能反映了不同民族的社會經濟地位(Roberts et al.,2006)。同樣,老年人睡眠困難增多的原因可能不只是年齡的結果,還可能與生理節律變化、生理疾病患病率增加、影響睡眠的藥物和與年齡相關的社會心理因素有關(Ancoli-Israel&Cooke,2005)。而在人類發育譜系的另一端,青少年也有睡眠困難,因為他們正面臨著日益增加的社會壓力和更高的學業要求(Pegram et al.,2004)。因此,在生命週期中發生的與年齡相關的睡眠變化都是正常現象(Pegram et al.,2004),但在所有年齡段診斷失眠時,都需考慮睡眠障礙會怎樣影響日常功能。
 即使在年輕人中,睡眠問題也同樣普遍存在。睡眠不足對日常功能有重大影響,包括學業成績。
即使在年輕人中,睡眠問題也同樣普遍存在。睡眠不足對日常功能有重大影響,包括學業成績。
應激、焦慮或抑鬱都會導致失眠。事實上,睡眠困難是抑鬱障礙和廣泛性焦慮障礙的診斷標準之一。醫學問題如疼痛、胃腸反流和睡眠呼吸暫停(指睡眠中呼吸道被堵住而中斷睡眠的情況)等也可能導致睡眠問題。不良的睡眠習慣(如睡前喝含有咖啡因的飲料和睡前運動)可能會影響睡眠。其他不良睡眠習慣有:睡眠時間不規律和過度打盹。失眠的原因也可能是人們學會了在床上輾轉反側而非入睡(一個經典條件反射的好例子)。如果在孩子還很小的時候總是幫助他們入睡(如,若睡前或半夜醒來後媽媽不為他撓背部,雅各就不能入睡),或者睡前行為模式不能促進放鬆和睡眠(如睡前的最後活動是和爸爸嬉戲打鬧),孩子就可能形成不良的睡眠模式(Ferber,1985)。
理解人們怎樣形成不良睡眠習慣會有助於我們通過行為干預來改善睡眠。例如,通過教會父母如何改變睡眠週期和如何處理孩子夜間醒來,都能幫助孩子學會自我安撫和自己睡覺(Ferber,1985)。對於成年人來說,行為治療包括學習新的睡眠習慣,比如床只用來睡覺(如睡不著先從床上起來,安靜地讀會兒書,直到累了再睡);制定不多於30分鐘變化的有規律作息時間,即使週末也如此執行;限制打盹或小睡;限制酒精和尼古丁的攝入量;等等(Morin&Espie,2003)(見表14-3)。放鬆訓練和認知療法(改變睡眠觀念)也有助於改善睡眠。這些行為和認知療法對中老年人都很有效(Rybarczyk et al.,2005),即使是對由慢性疾病引起的繼發性睡眠困難也是有效的(Irwin et al.,2006;Morin et al.,2009)。

通常用於治療睡眠困難的藥物有:苯二氮 類藥物(如替馬西泮、氟西泮),非苯二氮
類藥物(如替馬西泮、氟西泮),非苯二氮 類但作用於相同受體的新藥物[如唑吡坦(安必恩)、右旋佐匹克隆(魯尼斯塔)],抗抑鬱藥和非處方抗組胺藥(National Institute of Health,2005)。與行為療法相比,這些治療方法見效更快、省時省力。認知-行為治療和藥物治療對改善睡眠的效果具有可比性(Morin et al.,2009;Smith et al.,2002)。然而,對藥物的長期依賴和耐受會形成隱患,特別是對經常出現睡眠困難的老年人來說。他們也更容易發生一些不確定的副作用,如認知功能損害、平衡和行走困難(增加摔倒和其他事故的風險)等。我們還需考慮藥物依賴引起的失眠現象,即停藥後出現更嚴重的睡眠困難和焦慮(Smith et al.,2002)。令人欣慰的是,行為和認知治療有助於減少藥物使用並改善服用苯二氮
類但作用於相同受體的新藥物[如唑吡坦(安必恩)、右旋佐匹克隆(魯尼斯塔)],抗抑鬱藥和非處方抗組胺藥(National Institute of Health,2005)。與行為療法相比,這些治療方法見效更快、省時省力。認知-行為治療和藥物治療對改善睡眠的效果具有可比性(Morin et al.,2009;Smith et al.,2002)。然而,對藥物的長期依賴和耐受會形成隱患,特別是對經常出現睡眠困難的老年人來說。他們也更容易發生一些不確定的副作用,如認知功能損害、平衡和行走困難(增加摔倒和其他事故的風險)等。我們還需考慮藥物依賴引起的失眠現象,即停藥後出現更嚴重的睡眠困難和焦慮(Smith et al.,2002)。令人欣慰的是,行為和認知治療有助於減少藥物使用並改善服用苯二氮 類藥物的慢性患者的睡眠(Morin et al.,2004)。
類藥物的慢性患者的睡眠(Morin et al.,2004)。
小節回顧:
·許多行為對健康有重要影響,包括飲食、睡眠、運動、吸煙飲酒、日光照射水平和危險性行為等。
·不良健康習慣在受教育程度較低和收入水平較低的人群中常見,在抑鬱和焦慮人群中也常見。
·焦慮和抑鬱通常與嚴重的醫學疾病相關,如艾滋病和癌症;且負性信念、較少的社會支持和較高的壓力等因素會使這些醫學疾病加速發展。
·疼痛因其普遍存在而被列為醫療評估中的「第五重要體征」。
·疼痛的體驗並不總是與嚴重的疾病或外傷直接相關。許多心理、環境和文化因素都會影響對疼痛的感知。當慢性疼痛可用醫學解釋時,疼痛障礙的診斷並不合適。
·失眠被定義為睡眠困難,包括入睡困難、睡不安穩、醒得太早或醒後疲勞等。
應用題 你的室友總是喝含有咖啡因的軟飲料。上午上完課後她要睡幾個小時回籠覺,且她經常為了趕作業熬夜。今天,她告訴你過去一周入睡困難。你將如何使她明白可能是她的一些行為影響了其睡眠?
